個別化治療の有効性
遺伝子研究の進歩で、がん治療は新たな時代に
近年のゲノム科学の進歩によって、がんの治療は、特に抗がん剤を中心とした化学療法の分野で新しい局面に入りました。
これまでのがん治療は、がんの部位や進行度によって適応や治療法も決まるという、画一的なアプローチが主でした。患者さんひとりひとりの体質よりはがんそのものに主眼をおいて、その大きさや進行度によって治療法を決めるという考え方でした。
もちろん、その方法がすべて間違っているというわけではありません。ただ実際には、患者さん一人ひとりの体質はすべて異なります。そうした、一人ひとりがもつ特質や特性を考慮して、その人の身体に最も合った治療法を選択することが、がん治療においては非常に効果的であるということがわかってきたのです。
それを可能にしたのが、ゲノム科学研究の進歩です。今世紀初頭にヒトの全遺伝子配列が解読され、これからは患者さん個人個人の遺伝子情報を参照して診断や治療が行われる時代となります。
人がもつ個々の遺伝子特性を見極めることで、その人にとって最もふさわしい治療方法を見つけ出す。それが「個別化治療」として定義され、がん治療の新たな考え方として重要視されてきています。
がんをピンポイントに攻撃する新たながん治療薬 〜分子標的治療薬〜
これまでの抗がん剤治療に大きな転換点をもたらしたのが、分子標的治療薬の開発です。
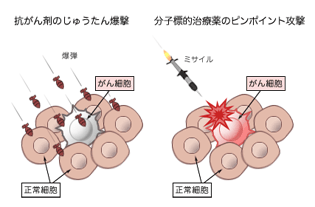
従来、標準的に行われてきた抗がん剤治療は、その多くが細胞のもつDNAやRNAに非特異的に働きかけるものでした。そのことで、がん細胞の増殖を抑える一方で細胞全部を無差別に攻撃してしまうために、正常細胞にも作用してしまい、その結果、激しい副作用を伴っていました。
近年、がん細胞特有の浸潤や増殖、転移に関する分子だけを標的にする薬剤が盛んに開発され、標準治療としても用いられています。それが、分子標的治療薬です。
がん細胞は正常細胞と違って、自らの細胞の中にも増殖のシグナルを送る仕組みをもっています。そのため自分でどんどん勝手に増殖していき、それが果てしなく続くことになります。
分子標的治療薬は簡単にいえば、がん細胞が自ら増殖のシグナルを発するその部分を標的に、ピンポイントで攻撃する治療薬です。そのことで正常細胞には作用することなく、がん細胞だけを攻撃することが可能となったのです。
つまり、これまでの抗がん剤は、周囲の正常細胞を巻き込みながらがん細胞をターゲットに攻撃するという、いうなれば原子爆弾のイメージでした。一方、分子標的治療薬は、がん細胞だけを標的にすることが可能な、いわばミサイル攻撃ということができます。
重篤な副作用が少なく、抗腫瘍(がん)効果が期待される
分子標的治療薬は、現在のがん治療において主流となりつつある治療薬であり、米国ではすでに約40種類の薬剤が認可されています。日本ではいまだ治験中のものも多く、標準治療として認可されている分子標的治療薬は、現在まだ25種類に過ぎません。また、同じ治療薬でも、欧米に比べ保険適応疾患が少ない(認可が遅れている)という現実もあります。がん細胞の特徴によっては、日本では保険で使用が認められていない種類のがんに対しても、大きな効果が期待できる場合があります。
分子標的治療薬の大きなメリットは、その治療効果と合わせて、正常細胞への作用が少ないことによる副作用の軽減です。分子標的治療薬は、腫瘍細胞に特異的にみられる分子を標的とするため、腫瘍細胞への特異性が高く、抗腫瘍効果が期待できる一方で、重篤な副作用は従来の抗がん剤に比べ少ないといわれています。しかしながら、まったく副作用がないわけではありません。分子標的治療薬は正常細胞にみられる腫瘍の進展に関係する分子も標的とし、また、標的とする分子が多様なため、従来の抗がん剤とは異なる副作用が見られることがあります。
従来の抗がん剤は、治療薬によって特徴的な副作用もありますが、白血球や血小板の減少(骨髄抑制)、消化管の粘膜障害による口内炎や下痢、脱毛、吐き気などの共通した副作用が見られます。それに対して、分子標的治療薬は、作用機序が多様なため、副作用も治療薬によって異なります。心不全、血栓症や高血圧、消化管穿孔など重篤な副作用を起こすこともありますが、その頻度は、従来の抗がん剤によるものに比べるとかなり少ないといっていいものです。
外来治療は患者さんへの負担が少なく高いQOLを保つことができる
近年、がん治療は、入院治療から外来(通院)治療への移行がすすんでいます。さまざまな理由がありますが、治療薬の進歩、特に、比較的副作用が少ない分子標的治療薬の増加は、1つの大きな要因となっています。分子標的治療薬は内服薬が多いことも外来治療をやりやすくしています。
入院をしなくてすむということは、患者さんにとっては非常に意味のあることです。家族と一緒に日常生活を送りながら、あるいは仕事を続けながら治療を受けられるということは、高いQOL(生活の質)を保つことにもつながります。
しかし、一方では、治療の副作用などの管理を自分でしなくてはならないという負担を背負うことになります。つまり、自分の病気と治療についてしっかりと理解している必要があります。自分自身(家族も含め)でさまざまな症状をモニタリングして、副作用の予防・早期発見・初期の対処をすることなどが求められるのです。
がん治療においては、従来行ってきたような画一化された治療で効果が見られなかった場合に、がん細胞の分子学的特徴を調べ、その人に見合った治療薬の組み合わせを選択していく個別化治療を進めることは、非常に意味のあることです。
個別化治療という新しいプロセスの中で、当クリニックが行っている一つの治療法が、新しい分子標的治療薬を用いた「フェニルブチレート(PB)療法」です。
患者さん一人ひとりに最適な治療法をご提供

人の体内で活動している遺伝子の数は25歳の時が最大ですが、その後は老化の過程にしたがって少しずつスイッチが切れていき、沈黙していきます。腫瘍抑制遺伝子が沈黙することでがんの危険が増加するのです。一方、老化に伴いがん遺伝子の変異あるいは蓄積がおこります。
こうした遺伝子のはたらきがわかった結果、がん遺伝子と腫瘍抑制遺伝子の数を逆転させる新しいがん治療(エピジェネティック療法)が試みられています。
そして、同じようながん治療をしたときに、他の患者さんに比べて著しい治療効果の出る患者さんがいるのはなぜか。患者さんの遺伝子の発現とがん治療の効果には密接な関係があり、すべてのがんは、患者さん個々の活発化した遺伝子の変化に関連しているとわかったことで、がんの診断法や治療法は劇的に変化し、患者さん一人ひとりの病状に合わせた個別治療が可能になりました。
個別治療薬は、患者さん個々のがんを作る遺伝子を見つけだし、がんとがん遺伝子の関係を特定することを目指します。そして、特定された異常な遺伝子が作るがん細胞だけを選択的に殺す医薬品を選定することで進めていくのが、個別化治療ということになります。
患者さん一人ひとりに最も適した、精度の高い化学療法によるアプローチで治療効果を最大限に高め、一人ひとりの負担を、最大限に軽減することが可能になる治療法の確立。個別化治療は、患者さん本位の視点に立った新しいがん治療の概念です。がん克服に向けての新たな扉を開く、今後いっそう進化していくがん治療の考え方ということができます。
当クリニックが誇る5つの最新がん治療
これまでの画一的ながん治療から進歩した、他の医療施設に先駆けた最先端治療の実践を目指して、当院では、新しい分子標的治療薬である「フェニルブチレート療法」、新たな抗がん作用ペプチドを利用する「アンチネオプラストン療法」、がん細胞だけを選択的に攻撃する「高濃度ビタミンC点滴療法」、免疫機構を再構築し、免疫力を高めてがん細胞への攻撃力を強化する「5種複合免疫療法」、獲得免疫だけでなく、自然免疫も同時に獲得できる「新樹状細胞獲得免疫ワクチン療法」の5つの最先端医療によるがん治療を行っています。
こうした最新のがん治療への取り組みをベースに、当院では、患者さんそれぞれに合った最適ながん治療=個別化治療を実践します。個々の遺伝子特性に起因する個別要因を的確に見極めながら、患者さん一人ひとりに合った、最適ながん治療を実現していきます。














